Doença de Haglund

Doença de Haglund (Tendinopatia do tendão de Aquiles)

Já ouviu falar?
Já sentiu ou sente dores na região posterior do tornozelo?
Vamos conversar um pouco sobre essas dores.
O tendão de Aquiles é considerado o maior e mais forte tendão do nosso corpo, sendo o responsável pela força de propulsão de nossa marcha. Portanto ele é necessário para podermos caminhar e indispensável para correr e pularmos.
É composto pela junção de lâminas tendíneas de 3 músculos da perna: sóleo, gastrocnêmico cabeça medial e gastrocnêmico cabeça lateral. Por este motivo seu nome é chamado de tríceps. Apresenta aproximadamente 15 cm de comprimento e 2,5 de largura (Figura 1).

Figura 1 – Imagens retiradas aplicativo Muscle
Sua lesão é subdividida em 2 categorias: as lesões insercionais e não insercionais, ou seja, dividimos o tendão em 2 regiões. A região insercional trata-se do local onde o tendão se liga ao osso calcâneo e a não insercional o restante do tendão (Figura 2).

Figura 2 – Imagens retiradas aplicativo Muscle
Tais tendinopatias geram dor na região do tendão, causando dificuldade para caminhar e utilizar calçados.
O diagnóstico é realizado através do exame físico e de exames de imagens.
O exame físico destes pacientes mostram normalmente proeminência óssea associado a dor e hiperemia local nas tendinopatias insercionais e presença de dor e espessamento do tendão nas tendinopatias não insercionais.
O principais exames de imagens solicitados são radiografias (Figura 3 e 4) para visualização de calcificações intratendíneas e de proeminências ósseas no calcâneo e ressonância magnética para avaliação do tendão (Figura 5).

Figura 3 – Imagens obtidas da web
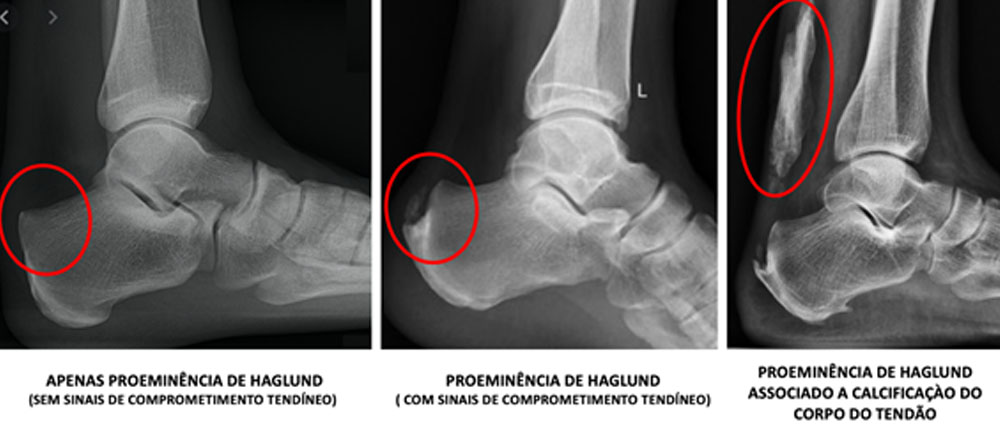
Figura 4 – Imagens obtidas da web

Figura 5 – Imagens pessoais e da web
Embora as tendinopatias insercionais e não insercionais podem se apresentar em um mesmo paciente, vamos falar separadamente sobre suas causas e tratamentos.
Tendinopatia não insercional (corpo do tendão)
A tendinopatia não insercional normalmente manifesta-se em pessoas mais jovens, quando comparada a insercional. Suas causas podem ser várias, tais como obesidade, falta de alongamento, doenças metabólicas e principalmente a sobrecarga sobre o tendão. Por este motivo estas lesões são mais comuns em homens e atletas. Acredita-se que o fato da mulher utilizar sapato com salto seja um fator protetor para lesão do tendão de Aquiles.
O tratamento é dividido em cirúrgico e não cirúrgico.
O tratamento não cirúrgico baseia-se principalmente em adequar o calçado (utilizar um pequeno salto), alongamento e fortalecimento do tendão. Quando este não surte o efeito desejado, adicionamos adjuvantes, que podem ser terapia por ondas de choque e infiltrações locais. Estudos tem mostrado bons resultados até com acupuntura.
Após este, caso a dor persista, o tratamento cirúrgico pode ser realizado. Dentre os tratamentos pode ser realizado apenas o alongamento cirúrgico do mesmo, ressecção da área degenerada e até mesmo retirada de todo tendão e transferido outro para o local. Isso deve ser avaliado caso a caso.
O tempo de reabilitação depende de qual procedimento foi realizado. Variando de 4 a 12 semanas de imobilização.
Tendinopatia insercional (Doença de Haglund)

Proeminência de Haglund Fonte: https://www.vascularhealthclinics.org
A tendinopatia insercional possui além das causas já mencionadas na tendinopatia não insercional, outras duas causas que não podem ser esquecidas: Proeminência de Haglund (Figura 3) no calcâneo e doenças reumatólógicas (espondiloartropatias).
A presença da proeminência de Haglund no calcâneo é a causa mais comumente observada, gerando atrito local por muitos anos contra o tendão de Aquiles, e desta forma, sua degeneração.
O tratamento conservador é realizado utilizando analgésicos, alongamentos, fortalecimentos e calçados com leve salto. Quando este não é resolutivo, optamos por utilizar terapias adjuvantes, tais como terapia por ondas de choque e infiltração local.
Quando o tratamento não cirúrgico surte resultados frustros, optamos pelo cirúrgico. Neste caso podemos realizar apenas a ressecção da proeminência óssea de Haglund do calcâneo quando não há sinais de degeneração tendínea pela ressonância ou associar a ressecção do da área degenerada do tendão quando presente.
O tempo de reabilitação depende de qual procedimento foi realizado. Variando de 4 a 12 semanas de imobilização.
Agendamento de consultas:
(11) 3231-3656 Whatsapp

